Операции при язвенном колите
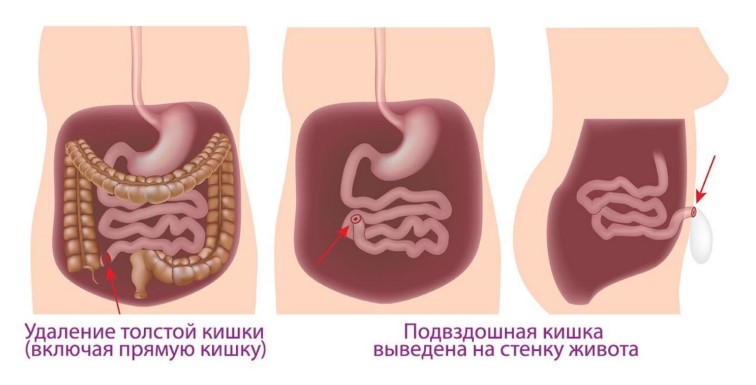
Рис. 1. Колпроктэктомия с формированием постоянной илеостомы
Цель хирургического лечения при язвенном колите - полное удаление толстой кишки. Язвенный колит, в отличие от болезни Крона, не поражает тонкую кишку, поэтому человек, которому из-за осложнений язвенного колита пришлось выполнить колпроктэктомию (удаление толстой кишки), может считаться исцелённым от заболевания.
Операцию при язвенном колите выполняют при неэффективности консервативной терапии (применения лекарств) и/или при развитии осложнений заболевания.
Такими осложнениями являются:
- Токсическая дилатация - паралич толстой кишки, при котором она раздувается газом. Дилатация, которая не проходит в течение суток интенсивного лечения, неизбежно приведёт к следующему осложнению;
- Перфорация кишки или ее разрыв. При этом в стерильную брюшную полость попадает стул из кишки, содержащий огромное количество бактерий, возникает воспаление внутренней выстилки брюшной полости - брюшины (перитонит)
- Кишечное кровотечение. Пока нет единого мнения, какую потерю крови со стулом считать достаточной, чтобы сразу выполнять операцию. Однако считается, что потеря 800 мл стула с явной примесью крови за сутки может привести к резкому падению давления крови в сосудах. При этом развивается шок - защитная, но опасная для жизни реакция организма
Отдельным показанием к удалению толстой кишки при язвенном колите служит колоректальный рак или угроза его развития, то есть уже возникшие предраковые изменения (дисплазия). Плохо контролируемое воспаление приводит к перестройке слизистой оболочки, появлению атипичных клеток и росту опухоли. Рак, вызванный язвенным колитом, хотя и развивается не более чем у 20% людей с этим заболеванием за десятилетия, часто диагностируется с опозданием и быстро метастазирует. Даже, если опухолью поражен только короткий участок толстой кишки, при раке на фоне язвенного колита всегда полностью удаляют толстую кишку, чтобы предотвратить воспаление в ее оставшихся отделах.
При язвенном колите возможны два вида операций:
Колпроктэктомия с формированием постоянной илеостомы.
При этой операции удаляют всю толстую кишку, включая прямую кишку. Заднепроходное отверстие сохраняется, но стул из оставшегося кишечника (тонкой кишки) через него не выделяется. Тонкая кишка, в которой при язвенном колите по определению не возникает воспаление, подшивается к брюшной стенке. Такое искусственное отверстие называется стомой(stoma - рот, отверстие). Поскольку на переднюю брюшную стенку при этом выводят подвздошную кишку (ileum) ее называют илеостомой.
Этот вид операции является необратимым - человек живет с постоянной илеостомой (жидкое содержимое тонкой кишки) оттекает в калоприемник, который наклеивают на илеостому. Такой вид операции был основным до 1990- 2000-х годов. Сейчас его предлагают пожилым пациентам с ослабленными мышцами, удерживающими стул, людям, не желающим подвергаться дополнительным операциям, а также пациентам с тяжелыми повреждениями заднего прохода. В большинстве случаев молодым пациентам выполняют другой вид вмешательства, а именно:
Колпроктэктомия С формированием тонкокишечного резервуара.
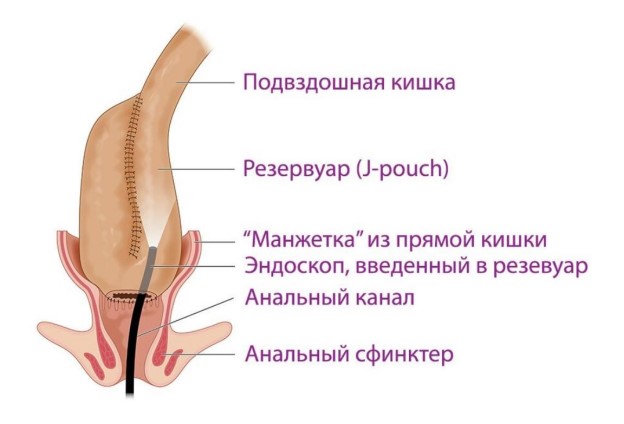
Рис. 2. Тонкокишечный резервуар способствует всасыванию избытка жидкости из тонкой кишки и позволяет контролировать дефекацию.
При этой операции также удаляют почти всю толстую кишку, оставляя лишь небольшой (длиной около сантиметра) участок прямой кишки сразу за анальным каналом (задним проходом). Из тонкой кишки хирург сшивает резервуар, представляющий собой мешок длиной около 15 см, в котором задерживается кишечное содержимое. Этот резервуар (по-английски, pouch® [пАуч] - карман) подшивают к сохраненному узкому участку прямой кишки. Без резервуара жидкое содержимое тонкой кишки вызывало бы неконтролируемую диарею. Резервуар задерживает кишечное содержимое ("стул"), вода впитывается, что приводит к сгущению стула. Все это позволяет добиться контролируемого человеком опорожнения кишки через задний проход.
Такой вариант операции является "золотым стандартом" хирургического лечения язвенного колита. Однако, все перечисленные действия - удаление толстой кишки и формирование резервуара - редко выполняют за одну операцию. Чаще всего удалять кишку приходится человеку с тяжелым обострением заболевания, поэтому на первом этапе удаляют 90% толстой кишки, оставляя прямую кишку (-10 см над анальным каналом) и формируя временную илеостому. Эта операция - колэктомия - быстро приводит к улучшению состояния пациента.
После того, как восстановился уровень гемоглобина и масса тела (обычно это занимает 3-6 месяцев), выполняют вторую операцию: удаляют почти всю оставшуюся прямую кишку (делают проктэктомию) и к узкой полоске над анальным каналом подшивают резервуар, который перед этим хирург ‘выкраивает" из тонкой кишки пациента. Шов между резервуаром и коротким участком оставшейся прямой кишки называется резервуаро-ректальным анастомозом (анастомоз - соединение двух полых органов, дословно - "отверстие к отверстию"). Чтобы предотвратить гнойные осложнения, связанные с попаданием стула в зону анастомоза, кишку выше уровня резервуара вновь выводят на живот в виде двуствольной илеостомы которую оставляют еще на 3 месяца, а уже затем проводят закрытие илеостомы.
Рис. 3. Внешний вид илеостомы (снаружи накладывается герметичный пакет для содержимого тонкой кишки)
В результате человек вновь обретает способность опорожнять кишечник через задний проход - резервуар берёт на себя функцию толстой кишки, которая заключается во всасывании воды и формировании кала. Частота стула после такого многоэтапного хирургического лечения составляет от 4 до 6 раз в сутки, но контролируется частотой приема пищи и противодиарейными препаратами. Как и любая операция, колпроктэктомия с илеоректальным резервуарным анастомозом может приводить к осложнениям, в том числе, вынуждающим удалять резервуар и формировать постоянную илеостому. Однако более чем у 90% людей с язвенным колитом после удаления толстой кишки удается создать и сохранить тонкокишечный резервуар.
Адаптировано из:
Клинические рекомендации Минздрава РФ по лечению язвенного колита.
Год одобрения 2020. http://cr.rosminzdrav.ru/recomend/193_1 от 05.03.21
Клинические рекомендации Минздрава РФ по лечению Болезни Крона.
Год одобрения 2020. http://cr.rosminzdrav.ru/recomend/176_1 от 05.03.21
*Не заменяет консультацию врача. Для постановки диагноза и назначения лечения необходимо обратиться к специалисту.
